Từ năm 2026, phần lớn phòng khám tư nhân sẽ chuyển đổi từ hình thức thuế khoán sang thuế kê khai với nhiều thách thức, PGS.TS.BS Nguyễn Thị Ngọc Dung – Chủ tịch Hiệp hội Y học TP.HCM khẳng định Hiệp hội luôn đồng hành giúp các phòng khám thực hiện đúng quy định, hạn chế rủi ro và tiết kiệm thời gian”.
Hiệp hội Y học TP.HCM đồng hành cùng các hội viên
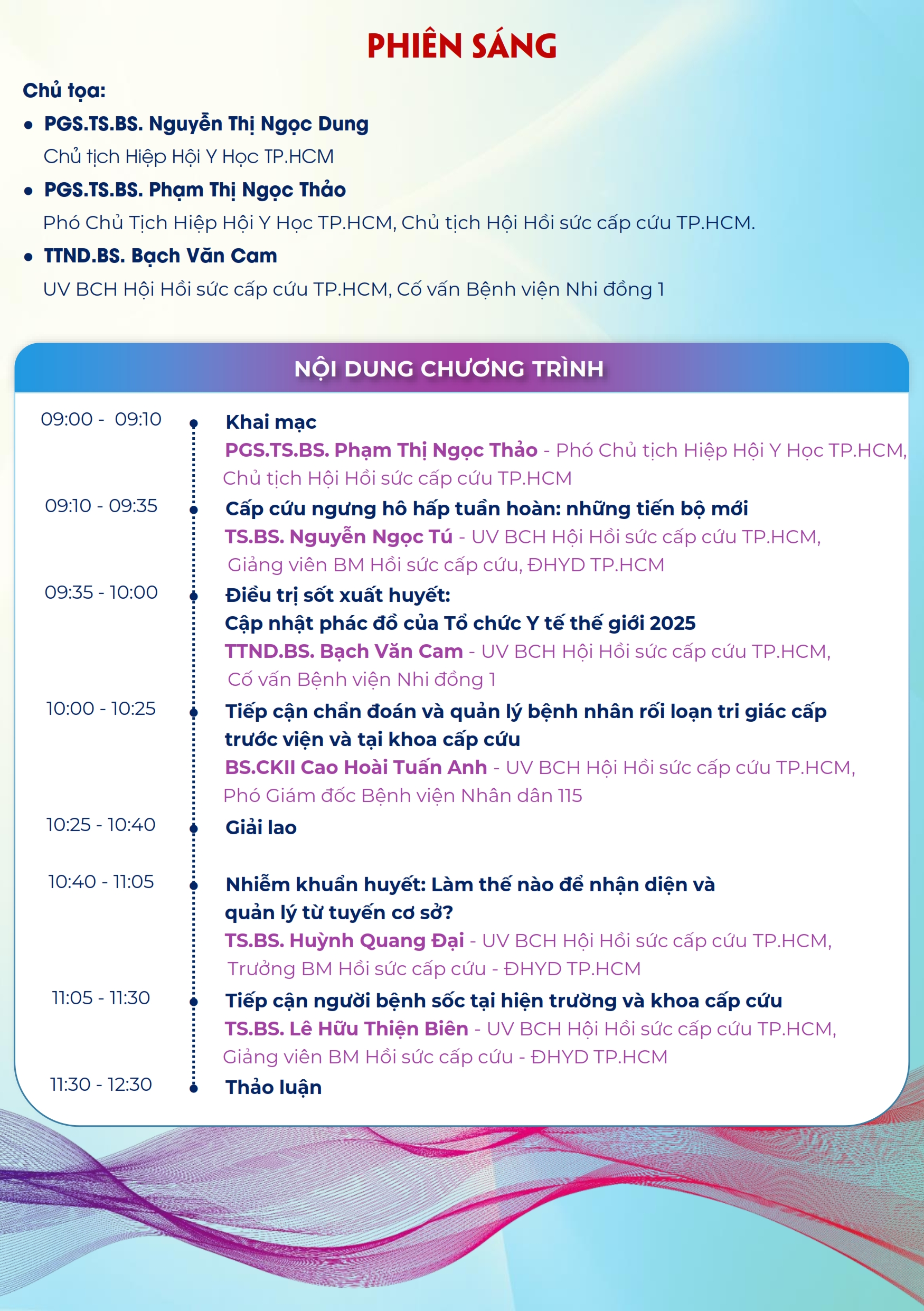
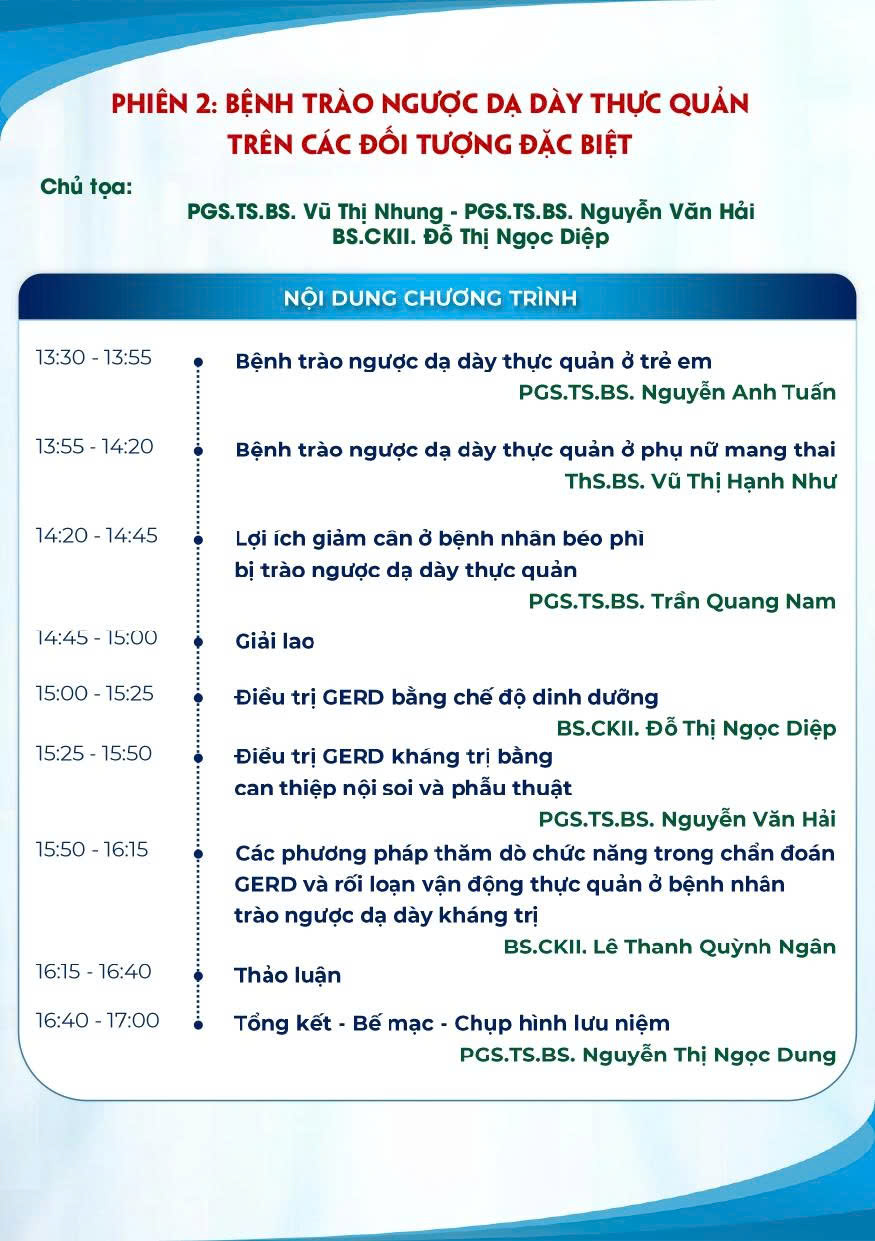
Ngày 29/11, Hiệp hội Y học TP.HCM phối hợp với Thuế TP.HCM và Viettel TP.HCM tổ chức Hội thảo “Bồi dưỡng kiến thức Thuế – Hóa đơn điện tử – Giải pháp hỗ trợ chuyển đổi từ Thuế khoán sang Thuế kê khai”.
Sự kiện diễn ra tại Hội trường 272 Võ Thị Sáu, P.Xuân Hòa, TP.HCM thu hút hơn 400 đại biểu của Hiệp hội y học TP.HCM, Thuế TP.HCM, Viettel TP.HCM, Ngân hàng Vietcombank, BIDV đồng hành cùng đông đảo bác sĩ, hội viên đang làm việc tại các phòng khám tư nhân.
.png)
Phát biểu tại hội thảo, PGS.TS.BS Nguyễn Thị Ngọc Dung – Chủ tịch Hiệp hội Y học TP.HCM cho biết, trong bối cảnh từ năm 2026, toàn bộ hộ kinh doanh bao gồm phần lớn phòng khám tư nhân sẽ chuyển đổi từ hình thức thuế khoán sang thuế kê khai theo quy định mới của Bộ Tài chính và Tổng cục Thuế, nhu cầu được hướng dẫn chi tiết về quy trình kê khai, lập và sử dụng hóa đơn điện tử, nộp thuế điện tử và minh bạch hóa dữ liệu tài chính trở nên cấp thiết hơn bao giờ hết.
Cùng lúc đó, ngành Y đang thực hiện quá trình chuyển đổi số toàn diện theo Thông tư 13/2023/TT-BYT, thúc đẩy triển khai bệnh án điện tử, chữ ký số y tế và các giải pháp phòng khám không giấy tờ. Việc đồng bộ giữa quản lý chuyên môn – tài chính – dữ liệu số vì vậy càng cần được quan tâm.
Hội thảo chính là hoạt động có ý nghĩa thiết thực, nhằm đáp ứng nhu cầu của đông đảo hội viên trong bối cảnh ngành thuế đang đẩy mạnh chuyển đổi số và hoàn thiện hệ thống quản lý thuế theo hướng minh bạch, hiện đại và chuẩn hóa, bắt đầu thực hiện từ tháng 1/2026.
PGS.TS.BS Nguyễn Thị Ngọc Dung nhấn mạnh, “Ngành Y đang thay đổi rất nhanh, và người bác sĩ không chỉ giỏi chuyên môn mà còn cần giỏi quản trị. Việc chuyển đổi từ thuế khoán sang thuế kê khai là xu thế tất yếu, nhưng cũng đặt ra nhiều thách thức”.
Việc nắm vững các quy định mới của pháp luật về thuế không chỉ giúp các cơ sở hành nghề y tuân thủ đúng quy định, mà còn tối ưu hóa việc quản lý, xây dựng môi trường y tế tư nhân chuyên nghiệp và bền vững, góp phần nâng cao chất lượng chăm sóc và điều trị bệnh nhân.

Sự chung tay giữa ngành Y, ngành Thuế và doanh nghiệp công nghệ sẽ giúp tạo ra hệ sinh thái hỗ trợ toàn diện, giúp các phòng khám không chỉ tuân thủ quy định mà còn tiến tới quản trị số, vận hành tinh gọn và phục vụ người bệnh tốt hơn.
Trước bối cảnh này, PGS.TS.BS Nguyễn Thị Ngọc Dung khẳng định, “Hiệp hội Y học TP.HCM luôn đồng hành cùng các Hội viên cung cấp thông tin chính xác, cập nhật và hỗ trợ hết sức để các phòng khám thực hiện đúng quy định, hạn chế rủi ro và tiết kiệm thời gian”.
Chuyển đổi để hiểu và làm đúng pháp luật
Chia sẻ với Tạp chí Khoa học phổ thông, PGS.TS.BS Bùi Hữu Hoàng Chủ tịch Hội Gan Mật TP.HCM, Phó Chủ tịch Hiệp hội Y học TP.HCM cho rằng, đây là một chính sách phải thực hiện nhanh và khá mới, trong thời đại số hóa Nhà nước khuyến khích tất cả các ngành nghề phải chuyển đổi để kiểm soát minh bạch hơn nhưng cũng là động lực giúp các đơn vị thực hiện bài bản, đúng quy định pháp luật.
PGS.TS.BS Bùi Hữu Hoàng cho biết: “Bước đầu đối với các phòng khám có thể triển khai chuyển đổi chưa quen, có thể gặp bối rối nhưng bắt buộc phải học, và tập dần thành thạo để sống và làm việc theo pháp luật”.

Bên cạnh đó ông cũng chia sẻ, nếu việc triển khai chuyển đổi từ thuế khoán sang thuế kê khai có thể được kéo dài thời gian hơn, tối thiểu khoảng 6 tháng thì việc thực hiện của các đơn vị sẽ tốt hơn, hiệu quả hơn.
Trong khuôn khổ hội thảo, đại diện Thuế TP.HCM đã trình bày tổng quan về chính sách thuế mới, quy trình chuyển đổi sang thuế kê khai và các tình huống thường gặp đối với phòng khám. Viettel TP.HCM giới thiệu các giải pháp phần mềm quản lý phòng khám tích hợp hóa đơn điện tử, chữ ký số, hỗ trợ liên thông dữ liệu và chuẩn hóa báo cáo theo yêu cầu của cơ quan quản lý.
Các ngân hàng đồng hành như BIDV và Vietcombank chia sẻ thêm những giải pháp tài chính, thanh toán và dịch vụ hỗ trợ nghiệp vụ thuế giúp phòng khám tối ưu quy trình thu – chi.
Hội thảo ghi nhận hàng loạt câu hỏi thực tế liên quan đến kê khai doanh thu, xử lý hóa đơn điện tử, kết nối dữ liệu phần mềm, cũng như lộ trình triển khai bệnh án điện tử trong thời gian tới. Các câu hỏi đều được các chuyên gia giải đáp trực tiếp, giúp các phòng khám nắm rõ phương án xử lý và chuẩn bị tốt hơn cho năm 2026.
Hội thảo kỳ vọng giúp 100% đại biểu hiểu đúng quy định thuế mới và có thể triển khai hóa đơn điện tử đúng chuẩn. Ban Tổ chức cũng đặt mục tiêu từ 200 – 250 Hội viên có phòng khám đăng ký tìm hiểu hoặc triển khai các giải pháp chuyển đổi số sau sự kiện. Đây là bước tiến quan trọng nhằm tăng cường năng lực quản lý, minh bạch tài chính và tiến tới mô hình phòng khám số – không giấy tờ của ngành Y TP.HCM.